КрипторхизмПлан реферата
Общие сведения о крипторхизме. Клинически термин “крипторхизм” (kryptos-скрытое, orchis-яичко) является синонимом термина “неопустившиеся яички”, который в свою очередь определяет то, что яички при внутриутробном развитии плода не спустились до своего нормального положения на дне мошонки. Такое определение делает термин “крипторхизм” собирательным, обобщающим все те аномалии положения яичка, когда оно не достигает дна мошонка Taким oбpазом, в пoнятиe “крипторхизм” входят различные виды эктопии яичек, незавершенное опускание (когда яичко расположенно высоко в мошонке). Аномалия бывает односторонней (kryptorhismus unilateralis) и двусторонней (kryptorchismus bilateralis). Крипторхизм, как и паховые и особенно врожденные грыжи, бывает чаще справа. Крипторхизм не относится к числу редких хирургических заболеваний. У взрослых аномалия положения яичек наблюдается в 0,3% случаев, а у детей и подростков — в несколько раз чаще, составляя к периоду полового созревания 2—3%. О нарушениях процесса опускания яичек было уже известно давно. Hunter упоминает, что знаменитый завоеватель Тамерлан (1336—1406) страдал этим недугом. В XVI веке в каноническом указе папы Сикста 5 было запрещено вступление в брак мужчинам, у которых в мошонке отсутствовали яички. В конце прошлого столетия и в первые десятилетия Х века вопросами аномалии положения яичек и устранением этой далеко не безобидной патологии занимались видные хирурги и урологи, руководители крупных клиник (Helferich, Witzel, Kocher, Ombredanne, Б. Н. Хольцов, П. А. Герцен, И. И. Греков, Р. М. Фронштейн, Goebell, Riedel, Bauer и др.). В последние годы в связи с возросшим вниманием к оздоровлению молодого поколения, развитием детской хирургии, а также стремлением к разрешению вопроса о профилактике мужского бесплодия вновь появилось много работ, посвященных проблеме крипторхизма, в том числе ряд монографий и диссертации.
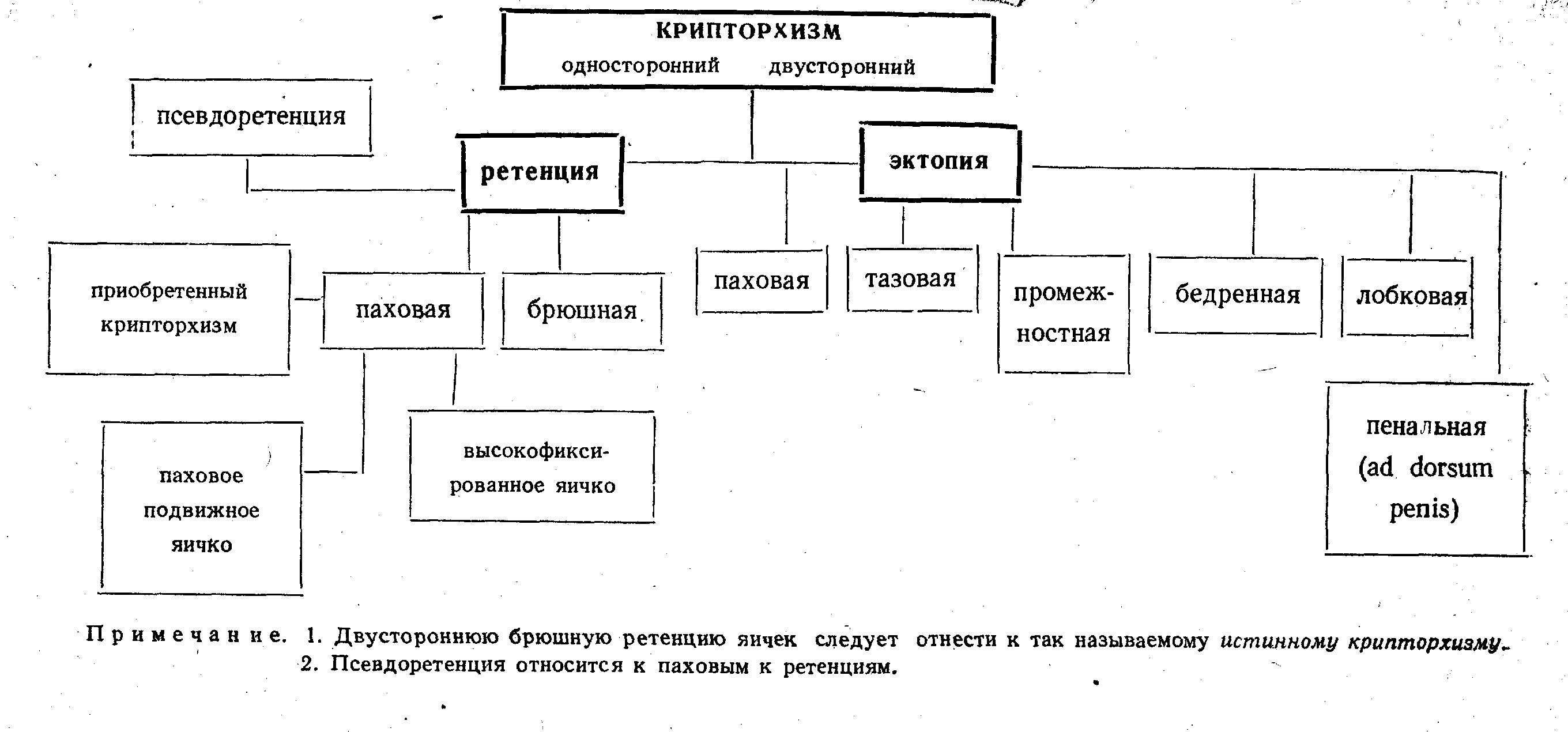
Этиология и формальный генез В процессе роста и развития мужские половые железы претерпевают в эмбриогенезе значительные изменения в своем положении: они опускаются от места первичной закладки в поясничной области через переднюю брюшную стенку в мошонку. Этот сложный и длинный путь опускания является основной предпосылкой возникновения аномалий положения яичка. На одном из этапов своего нормального пути от нижнего полюса почки до входа в мошонку яичко может задержаться. Это состояние обозначается как незавершенное опускание или задержка яичка (retentio testis). Различают две основные формы задержки яичка: брюшную, когда яичко остается в пределах брюшной полости (retentio testis abdominalis), и паховую, когда яичко задерживается в паховом канале или у его поверхностного кольца (retentio testis inguinalis). Наряду с задержкой яичка встречается и другая, более редкая аномалия его положения, связанная с неправильно закончившимся процессом опускания. При этой аномалии яичко уклоняется от нормального пути и по выходе из поверхностного пахового кольца может, подвернувшись кверху, располагаться на апоневрозе наружной косой мышцы живота недалеко от поверхностного пахового кольца — паховая эктопия (ectopia testis inguinalis). В отдельных случаях яичко, уклонившееся от обычного пути опускания, располагается под кожей лобка (ectopia pubis), под кожей бедра (ectopia femoralis), под кожей промежности (ectopia perinealis), либо, встретив препятствие у глубокого пахового кольца, опускается в таз (ectopia pelvina). Gohrbandt (1938) дал четкое описание своеобразной разновидности крипторхизма, при которой яичко, проделавшее нормальный процесс своего опускания, снова периодически возвращается на более или менее продолжитёльный срок в брюшную полость или высоко в паховый канал. Этот вид аномалии положения яичка Gohrbandt назвал псевдоретенцией (pseudoretentio testis). Впоследствии в литературе появились и другие термины (testis flottans, testis migrans), из которой наибольшее распространение получили “ретрагированное яичко”, “псевдокрипторхизм”, “ложный крипторхизм”. В этиологии и патогенезе крипторхизма наряду с концепцией анатомо-механического порядка значительное место занимают теорий гормональной нeдостаточности. Если односторонняя паховая ретенция и разные виды эктопии яичек имеют в своем генезе ана- томо-механические причины, то при двусторонних aбдоминальных задержках (так называемом истинном крипторхизме) причиной, в современном понимании этиологии и патогенеза крипторхизма, являются гормональные и наследственно-биологические факторы наряду с первичным дефектом эмбриональных закладок. Эндокринные причины дистопии яичек сложны и разнообразны и чаще всего “сосредоточены по оси гипофизо-генитальной” (Zanini и Marconi, 1960). Они состоят или в недостаточной секреции гонадотропного гормона передней доли гипофиза, или в недостаточной реакции яичек на гипофизарное раздражение. При первичной эмбриональной аплазии яичка (первичной аплазии герминативного эпителия) избыток секреции гонадотропина, не регулируемый аплазированным яичком, вызывает в свою очередь морфологическое изменение в передней доле гипофиза. В результате — нарушение гормональной корреляции, а неполноценные яички, неспособные реагировать на гормональную стимуляцию, не опускаются. В редких случаях сочетания дистопии яичек с diabetes insipidus или с ожирением типа dystrophia adiposogenitalis имеет место гипоталамическая этиология (Knauth и Potempa, 1963). Установлена также связь задержки миграции и развития яичек на почве тиреоидной недостаточности. Следует отметить, что и в настоящее время недостаточно ясны потенциальные возможности неопустившихся яичек в смысле возрастной границы, когда еще возможна регенерация сперматогенного эпителия после перемещения яичек в мошонку и тем самым ликвидация неблагоприятных физиологических условий. Очевидно, эти возможности не исчерпываются полностью и в период полового созревания. Классификация крипторхизма B распознавании отдельных форм заболевания, oпределении методов лечения, выборе возрастных сроков для операции и уточнении предстоящего объема вмешательств большое значение имеет классификация крипторхизма .
Под истинным крипторхизмом обычно подразумевают абдоминальную задержку гипоплазированных яичек. Гипоплазия может быть результатом герминативного порока развития — первичная или гормонально обусловленная -вторичная. Истиный крипторхизм, как правило, бывает двусторонним и имеет своим фоном более или менее выраженную картину общей эндокринопатии. Это наиболее сложная форма крипторхизма, представляющая значительныё трудности в распознавании и лечении. Ретрагированное яичко, свободно подвижное (псевдоретенция, или ложный крипторхизм), расположёно в паху и может быть перемещено исследующей рукой путем легкой тракции до корня мошонки, а затем снова ускользнуть в паховый канал. В практическом отношений целесообразно выделить приобретенный крипторхизм, который может явиться следствием травмы, неудачного оперативного вмешательства, ношения бандажа. Ретроперитонеально расположенные яички—абдоминальные ретенции и тазовые эктопии — можно по праву отнести к так называемому истинному крипторхизму: яички действительно “надежно спрятаны” и клиническим методам обнаружения недоступны. Уточнение диагноза здесь возможно в большинстве случаев лишь при лапаротомии. Среди эктопий следует выделить паховую эктопию, на которую приходится 1/3 всех случаев пахового крипторхизма. Парадоксальная эктопия (ectopia transversa paradoxa), при которой оба яичка расположены в одной половине мошонки и опускаются через один паховый канал, встречается редко и не отражается на состоянии и функции яичек. Случаи ectopia transversa paradoxa не следует относить к крипторхизму, поскольку оба яичка ходятся в мошонке. Клиника крипторхизма
У 60-70% всех больных крипторхизмом наблюдаются тянущие боли в паховой области или чувство неловкости. Это постояные , нерезкие со своеобразной эмоциональной окраской болевые ощущения. При паховой эктопии яичка тянущие боли бывают иногда при длительном пребывании в положении сидя, что можно объяснить сдавлением яичка в бедренно-паховой складке. Вообще данные свидетельствуют о резком возрастании частоты болевого синдрома у больных старше 20 лет, что вполне является понятным. В патогенезе болевого синдрома основное значение, по-видимому, имеет фиксированность положения яичка, что не позволяет ему ускользнуть при травме с той степенью легкости, которая присуща мошоночному яичку. Вследствии чего неопущенное яичко более ранимо и по этой причине может быть источником хронического дискомфорта. При исследовании больного с крипторхизмом оценка характера и развития вторичных половых признаков позволяет клинически определить функцию яичек, выявить отклонения полового развития и др. Безусловно, необходимо сравнение данных конкретного больного со средней нормой и поправкой на географическую зону, социальную среду и некоторые другие факторы. По Steckel (1957) с некоторыми дополнениями, последовательность появления половых признаков выглядит следующим образом: 10-11 лет - первый рост яичек и пениса, 11 лет - начало оволосения лобка, 12 лет - начало оволосения подмышечных впадин, 13-14 лет - быстрый рост яичек и пениса, субареолярного узла сосков, 14-15 лет - волосы на верхней губе, 15-16 лет - зрелые сперматозоиды, 16-17 лет - волосы на лице и теле, акне, 21 год - остановка скелетного роста. Эти детали в совокупности должны учитываться при оценке динамики соматического развития мальчика в период полового созревания. В оценке морфологических и генитометрических данных принимаются во внимание следующие особенности, характерные для нормального пубертатного периода: 1) изменение морфологической картины яичка наступает за несколько лет до пубертата; 2) увеличение яичек предшествует другим признакам созревания; 3) подозрение на гипогонадизм или евнухоидизм получает основания только в период полового созревания. Детальный анализ сексуального развития включает время первой эрекции и эякуляции, а также появления вторичных половых признаков и данные полового поведения (сношения, онанизм и др.). При односторонем крипторхизме пубертатный процесс протекает в нормальных границах и заканчивается до возраста 17 лет. Эти больные показывают нормальное развитие первичных и вторичных половых признаков независимо от фертильности. Поэтому наряду с нормальным развитием половых признаков, экзокриная функция, фертильность страдают у этих больных несравненно больше вплоть до бесплодия. При двусторонем крипторхизме нередко находят скудность волосяного покрова на лице, лобке, расположение волос на лобке по женскому типу, реже встречались другие признаки феминизации (широкий таз, гинекомастия, высокий голос и др.), а также инфантилизм и маловыраженный евнухоидизм. У некоторых больных крипторхизм выступает как одно из многих проявлений расстройств врожденного порядка. В какой мере крипторхизм входит составной частью в комплекс этих нарушений, - в качестве ли непременного атрибута, случайным проявлением из числа множества генетических аберраций или же в других, пока неизвестных нам связях, -все это остается невыясненным. Вот почему необходимо обращать внимание на сочетание крипторхизма с аномалиями. Среди таких аномалий присутствуют: расщелина губы и неба, короткая уздечка языка, врожденный порок сердца, атрезия ануса, пупочная грыжа, фимоз, гипоспадия и многие другие диспластические аномалии. А) Грыжи Сопутствующая крипторхизму непрямая паховая грыжа является частью того же самого эмбриологического дефекта. Дефект возникает в результате неспособности проходимого брюшинно-пахового отростка открыть путь в мошонку так, чтобы яичко могло идти следом и полностью опуститься в полость мошонки (Коор, 1977). В свою очередь, среди больных с грыжами достаточно высок процент страдающих крилторхизмом. По данным Coley (1935), среди 4 тыс. оперированных больных с грыжами 7,5 % были с неопущенными яичками; у взрослых этот процент был 4,7. По Rinaldi a. oth. (1966), среди 507 наблюдений паховой грыжи у детей 14 % сочетались с крипторхизмом. Б) Гидроцеле О сопутствующем крипторхизму гидроцеле в современной литературе имеются лишь упоминания, скорее, как дань традиции, по-видимому, ввиду редкости патологии. Старые авторы каких-то 40-50 лет тому назад чаще встречались с гидроцеле в указанной комбинации, вероятно, потому, что больные поздно обращались за хирургической помощью и только в тех случаях, когда наступившие осложнения вынуждали к этому. Таким образом невольно происходила негативная селекция больных, когда не сам по себе крипторхизм служил побудительным мотивом для больного обратиться за хирургической помощью, а сопутствующая ему патология и осложнения. 5. Осложнения А) Воспаление Неопущенное яичко может стать местом воспалительных изменений, как и мошоночное. В порядке казуистики сообщаются эпидидимиты при неопущении яичка неспецифической (Katz a. oth., 1983) и специфической (Holmes, Atalar, 1979) природы. Клиническая картина паротитных, гонорейных и другой этиологии орхитов в неопущенном яичке намного тяжелее, чем в эутопичной железе. Клиническая картина гонококкового эпидидимита при неопущении яичка в отсутствие выделений из уретры весьма напоминает симптоматику заворота яичка, осложнений опухоли, ущемленной грыжи (Holmes, Atalar, 1979). С.Б. Карминский (1936), описывая три наблюдения гонорейного орхоэпидидимита, высказал мнение, что более выраженной склонности неопущенных яичек к воспалительным процессам способствует давление со стороны других органов на яичко, травмы и др. Эти же обстоятельства в дальнейшем способствуют рецидивам и обострениям воспалительного процесса. Б) Ущемление В числе разнообразных причин болевого синдрома при критгорхизме определенное место занимают эпизоды ущемления неопущенного яичка. Поскольку большинство больных сами вправляют ущемившиеся яичко, поэтому число регистрируемых случаев ущемления существенно меньше того, что имеет место в действительности. У некоторой части больных изучение анамнестических сведений позволяет сделать предположительное заключение о бывших в прошлом эпизодах ущемления яичка. Ущемления неопущенного яичка возникают в связи с несоответствием его объема размерам паховых колец и ограниченному диапазону движений. По маршруту движений дистопированного яичка Hosli (1971) выделяет два типа яичек. Первый тип он назвал скользящим яичком, когда оно смещается кверху. Смещаемый книзу тип яичек был назван маятникообразным. Соответственно этим типам яичек уже давно различают нисходящее и восходящее ущемление яичка. При нисходящем ущемлении яичко проходит через наружное паховое кольцо наружу, сдавливается и не может пройти обратно вверх. При восходящем, или ретроградном, ущемлении яичко, находящееся вне пахового канала, в результате сильного сокращения кремастера вгоняется в канал, где и ущемляется. Восходящее ущемление бывает намного реже нисходящего. В) Заворот Заворот яичка, хотя и не угрожает жизни больного, по остроте клинических проявлений, по своему уничтожающему эффекту на яичко относится к наиболее опасным осложнениям крипторхизма. Jaupitre (1978) подчеркивает, что, по существу, имеется перекрут семенного канатика, а не яичка. Если перекрут семенного канатика представляет собой аксиальную ротацию или скручивание канатика вокруг самого себя с внезапной (иногда постепенной) констрикцией кровоснабжения яичку, придатку и окутывающим структурам, то и заворот яичка есть его ротация с тем же результирующим эффектом. Следует отметить, что 85-90% заворотов яичка возникает у больных юношеского возраста, а в педиатрической практике – у детей младше 2-летнего возраста. Г) Малигнизация Считается доказанным ряд положений, в частности, следующие: 1) неопущенное яичко более склонно к малигнизации, чем мошоночное; 2) чем выше задержано яичко, тем больше выражена эта склонность; брюшное яичко более подвержено озлокачествлению, чем паховое; 3) операция низведения не предохраняет яичко от малигнизации. Указываемая частота малигнизации неопущенных яичек широко вариирует: от 1,5 % (Фкус Б.Т., 1937) до 36 % (Порховник Я.Б., Трейстер Г.Н., 1930). Среди возможных причин малигнизации неопущенного яичка обсуждаются самые разнообразные: 1) влияние окружающей температуры, более высокой, чем в мошонке; 2) роль гипоплазии и атрофии, постепенно нарастающих в неопущенном яичке; 3) гонадная дисгенезия; 4) гормональный дисбаланс; 5) аномалии числа и формы хромосом терминальных клеток и др. Диагностика крипторхизма Обследование больных с крипторхизмом, как и при других нозологических формах, должно быть комплексным и с необходимостью включать общесоматическое, урологическое, рентгенорадиологические и др. исследования, в том числе и по возможности специальное генетическое.
Помимо общего, специальный анамнез предполагает уточнение данных перинатального, постнатального, семейного анамнеза. Сбор анамнеза у детей, подростков и юношей необходимо стремиться дополнить подробной беседой с родителями, лучше с матерью. Роль достоверного анамнеза трудно переоценить. Сейчас уже не вызывает никаких сомнений, что яичко, отмеченное полностью опущенным при рождении, обычно остается полностью опущенным (Scorer, Farrington, 1971). Яички, отмеченные неопущенными позже, обычно составляют разновидность ретрактильности (Shapiro, Bodai, 1971). Выявление неопущенного яичка у значительной части больных не представляет серьезных трудностей при физикальном исследовании. Диагностический ряд возможных заболеваний, с которыми приходится дифференцировать крипторхизм, в общем обратно пропорционален тщательности исследования больного. Практически имеется мало заболеваний, мимикрирующих крипторхизм, объединяемых термином синдром "пустой мошонки". Пустая мошонка может быть результатом: 1) истинно неопущенного яичка; 2) ретрактильного яичка; 3) эктопического яичка; 4) атрофии или отсутствия яичка/яичек. Диагностика крипторхизма имеет в виду: 1) выявить локализацию яичка; 2) дать анатомо-функциональную характеристику неопущенного яичка; 3) попытаться уточнить этиологию и патогенез неопущенного яичка у данного больного. Czeizel a. oth. (1981) нашли более высокую частоту рождения детей с крипторхизмом: 1) среди двойней; 2) у родителей с более низким образовательным уровнем; 3) у матерей, занятых малоквалифицированной работой; 4) более частое рождение в марте-мае; 5) у детей с более низкой массой тела при рождении. В связи с этим возникают вопросы о соотношении этих факторов с первопричиной. Во всяком случае, авторы подчеркивают значение сезонных колебаний рождения детей с крипторхизмом, связывая их с длительностью естественного освещения, что в свою очередь влияет на уровни гипофизарных гонадотропинов. В статистическом исследовании Swerdlow a. oth. (1933) показали значимость следующих факторов повышенного риска рождения детей с крипторхизмом: 1) ягодичное предлежание плода; 2) первородящие и матери моложе 20 лет; 3) значительно меньше этот риск у матерей с группами крови В (III) и АВ (IV) (р<0,01). Rothinan a. Lonik (1979) выявили, что у матерей, принимавших перорально противозачаточные средства в течение первого месяца беременности, у рождавшихся мальчиков частота крипторхизма вдвое выше таковой среди популяции. А) Осмотр Часто достаточно беглого взгляда на мошонку, чтобы установить диагноз аномалии опускания яичек. Но такая "самоочевидность" может оказаться обманчивости, т. к. у 80% мальчиков с подозрением на крипторхизм, в действительности обнаруживаются ретрактильные яички. При общем осмотре надо обращать внимание на экстрагенитальные признаки тестикулярной недостаточности. К ним относятся гинекомастия, втянутость сосков, изменения пропорций тела и распределения жира в подкожной клетчатке. Талия обычно расположена высоко, размеры таза больше нормальных (гиноидное телосложение), ноги длиннее нормы (евнухоидное телосложение), отложения жира на бедрах, ягодицах, лобке, груди. Все же надо с некоторой осторожностью базировать выводы по антропометрическим данным, памятуя, что изменение пропорций тела и перераспределение жира чаще бывают конституционными стигмами, чем признаками выраженной тестикулярной недостаточности. Одним из ценных симптомов в диагностике крипторхизма является признак развития мошонки. На той стороне, где яичко постоянно или опускалось время от времени, мошонка хорошо сформирована, и нормального размера. Также на стороне неопущенного яичка кожа мошонки более гладкая. Таким образом осмотр на первых этапах диагностики позволяет с определенной долей вероятности поставить диагноз крипторхизм. Б) Пальпация При ощупывании мужских половых желез врач получает быструю ориентацию об изменении их расположения, величине, консистенции. Во многих случаях эти данные оказываются решающими для диагноза. К пальпируемым неопущенным яичкам относятся яички, находящиеся в надмошоночной, выходной позиции, в паховом поверхностном кармане. Пальпация неопущенного яичка предполагает не только определение размеров, консистенции, подвижности, чувствительности, но и попытки перемещения яичка в мошонку механическим (ручным) путем, теплом или релаксацией. Методически правильно проведенная пальпация позволяет дифференцировать паховое поверхностное эктопическое положение от расположения яичка в паховом канале (выходное яичко, блокированное и др.). Поскольку при поверхностной паховой эктопии влагалищный отросток брюшины также находится в эктопическом положении, то траектория движения яичка при попытке его ручного низведения, т.е. пассивной мобильности, может в значительной степени подсказать диагноз. Для дифференциальной диагностики Spence a. Scowen (1938) предложили следующие критерии: 1) при паховой эктопии яичко лежит более поверхностно (под кожей), чем расположенное в паховом канале; 2) при перемещении вверх паховое эктопическое яичко остается в поверхностном положении, тогда как пахово ретенированное яичко будет занимать более глубокое положение в канале и, таким образом, становится менее легко пальпируемым ("ныряет"); 3) яичко, расположенное в канале, не удается двигать по направлению к бедренной области, тогда как это можно сделать с паховым эктопическим яичком. Включают в себя орхиволюмометрию, тестиметрию, орхиотонометрию. Для постановки и уточнения диагноза крипторхизм используются такие методы, как: краниография, остеография, урография, пельвиграфия, ангиография, компьютерная томография, ЯМР, радионуклидные исследования, УЗИ, лапороскопия и т. д. Хирургическое лечение крипторхизма
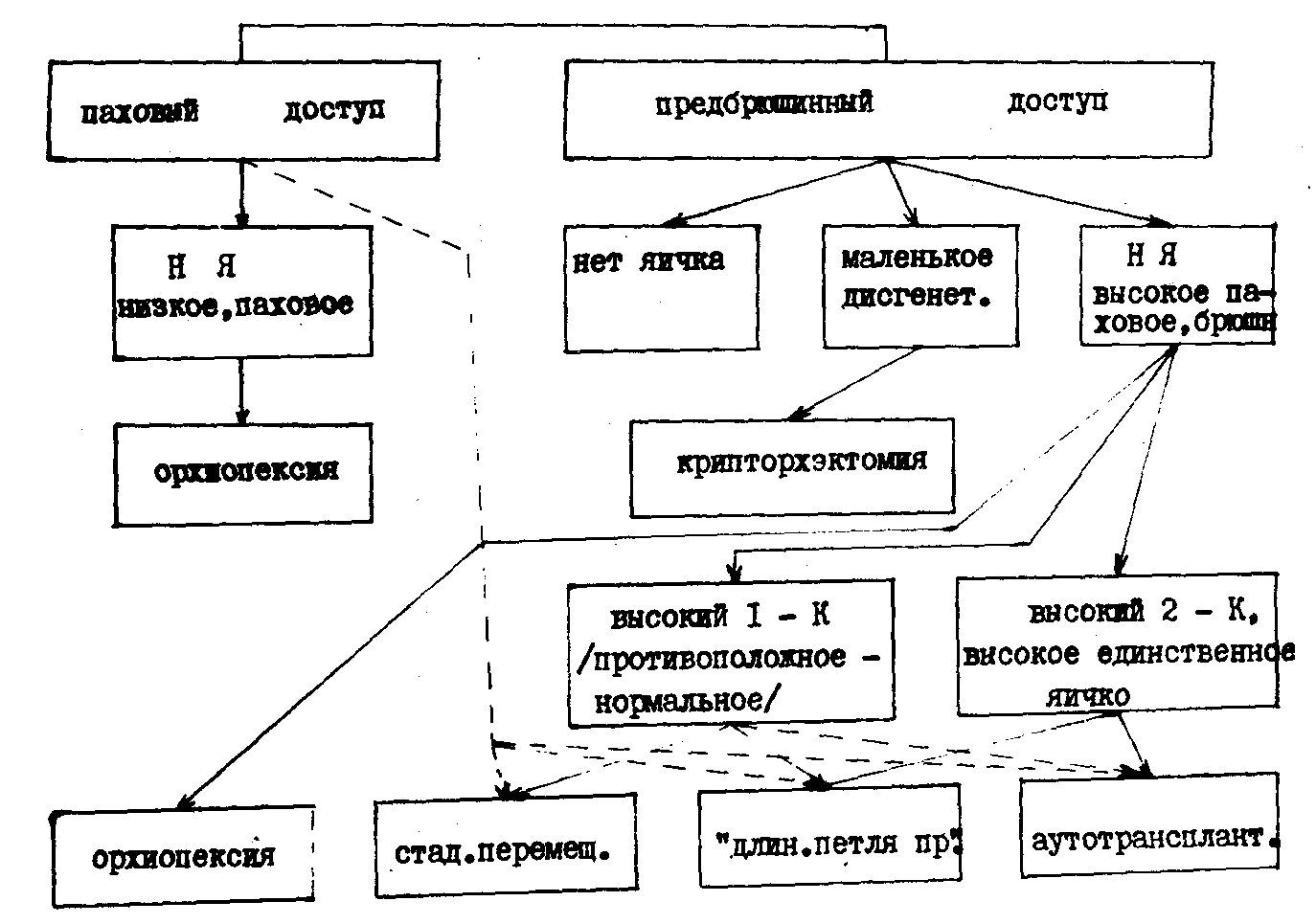
Неопределенность, все еще господствующая в вопросах этиологии, патогенеза и морфопатологии крипгорхизма, неизбежно отражается на взглядах клиницистов в отношении возраста для лечения крипторхизма. В процессе решения этого сложного и очень запутанного вопроса надо принимать во внимание ряд моментов: 1) до какого возраста сохраняется реальный шанс спонтанного опускания яичка; 2) вариабельность (гетерогенность) гистострукгуры неопущенного яичка в различные возрастные периоды, сроки появления морфологических изменений, их обратимость и мн. др.; 3) отдаленные результаты лечения в зависимости от возраста оперируемых; 4) онкологические аспекты; 5) социальные, психологические и другие факторы. В то время, как существует явно выраженная тенденция к более ранней операции низведения с целью сохранения функции яичка, мнения в отношении оптимального возраста все еще остаются крайне противоречивым. С теми или иными вариациями, но сохраняются две тенденции - раннее хирургическое вмешательство, вплоть до операции в грудном возрасте, и отсроченная операция в 6-7-летнем возрасте. Для неопущенного яичка в настоящее время есть лишь один метод лечения - хирургический. Хирургическое лечение служит методом выбора в следующих случаях: 1) все варианты эктопических яичек; 2) при наличии сопутствующей грыжи; 3) все варианты ретенции яичка с убедительной симптоматикой, подтверждаемой физикальным и другими видами исследований; 4) ятрогенный (рецидивный) крипторхизм; 5) пубертатный возраст впервые обратившегося к врачу больного с неопущенным яичком. В плане решения ведущей цели лечения, - сохранения фертильности, - современные возможности в отношении крипторхизма с учетом его гетерогенности могут быть ориентировочно классифицированы в следующие группы; лечения в соответствии с известной схемой Burger a. de Kretser (1981): I. Рациональное лечение: 1) вторичная тестикулярная патология (дистопия), 2) обструктивная азооспермия (включая полную сепарацию придатка и яичка), 3) сексоневроз. II. Эмпирическое лечение: 1) олитоспермия, 2) низкая подвижность спермиев. III. Никакого лечения: 1) первичная тестикулярная патология (дисгенезия), 2) агенезия придатка, семявыносящего протока, 3) редкие врожденные синдромы. Значение схемы заключается в констатации реальных возможностей хирургии, к сожалению, пока довольно ограниченных, и, по-видимому, ни по одному другому вопросу это так демонстративно не проявляется, как по вопросу сохранения сперматогенеза в низведенном яичке. Оперативное вмешательство при кринторхизме включает в себя несколько этапов: а)выбор оперативного доступа; б)мобилизация элементов семенного канатика; в)создание ложа яичку; г)орхиофиксация. А) Выбор доступа Повсеместно применяется традиционный паховый доступ, описанный для орхиопексии Schuller в 1881 г., а также Langerhans (цит. по Morger a. Gysler, 1977). Поскольку низведение яичка и грыжесечение - одни из наиболее частых операций в детской хирургии, то рутинность применения пахового доступа представляется сама собой разумеющейся, хотя при этом затушевываются особенности той и другой операции. Прежде всего, косой надпаховый разрез, применяемый при грыжесечении у взрослых или же рекомендуемый кожный разрез от лобкового бугорка по направлению к верхней подвздошной ости (Redman, 1980) не отвечают косметическим целям. Предпочтительнее разрез 4-6 см по нижней брюшной косой мышцы живота и рассекается по ходу волокон через поверхностное паховое кольцо. Преимущества этого разреза в том, что с наступлением пубертатности лобковые волосы маскируют почти весь послеоперационный рубец. Кроме того, при этом разрезе не отмечено келлоидных рубцов, тогда как при надпаховом разрезе такое осложнение бывает. B условиях ограниченности паховым доступом нет иного выхода, кроме как попытаться расширить его пересечением в латеральном направлении внутренней косой и поперечной мышц, поперечной фасции, что известно как расширенный паховый доступ по Gross (1956). Этот доступ использовал Redman (1980) в поисках высоко ретенированного яичка. В случаях короткости тестикулярных сосудов Коор (1977) предложил из пахового доступа рассекать апоневроз наружной косой мышцы по ходу его волокон, а затем внутреннюю косую мышцу до внутреннего пахового кольца, но без рассечения поверхностного пахового кольца. Этот доступ использовали Gibbons a. oth. (1979), Woodard a. Trulock (1983), а у нас в стране – А. А. Гайбуллаев (1984). Mengel a. Hecker (1983) для получения достаточного простора для мобилизации пересекали на расстоянии 2 см элекгроножом внутреннюю косую и поперечную мышцы от внутреннего пахового кольца. Гораздо менее травматичным, отвечающим требованиям высокой забрюшинной мобилизации элементов семенного канатика является предбрюшинный доступ, предложенный в герниологии хирургом госпиталя Королевского Колледжа в Лондоне G. Lenthal Cheatle (1920, 1921). Предбрюшинный доступ осуществляется следующим образом. Хирург располагается с противоположной разрезу стороны операционного стола. Кожный разрез ориентирован горизонтально и проводится на 2 см выше точки проекционной локализации глубокого пахового кольца, находящейся на середине условной линии между лобковым бугорком и передней верхней подвздошной остью. В целях косметики разрез проводится по хорошо видимой кожной надлобковой складке до середины прямой мышцы живота и в этом отношении он совпадает с "бикини-разрезом" при аппендэкгомии. Разделяется подкожная клетчатка до апоневроза наружной косой мышцы, который рассекается вдоль волокон до обнажения полулунной линии. Последняя рассекается скальпелем, медиально ножницами вскрывается влагалище прямой мышцы живота, а латерально внутренняя косая и поперечная мышцы живота разделяются тупым путем вдоль волокон. Осторожно рассекается поперечная фасция, поскольку толщина предбрюшинного жира может оказаться незначительной и при грубых манипуляциях можно вскрыть брюшинный мешок, что осложнит операцию. В рану вводят крючки Фарабефа: один - в латеральный угол, а другим оттягивают кверху нижний край раны. При этом становится заметным брюшинно-паховый отросток, уходящий в глубокое паховое кольцо. Далее приступают к этапу мобилизации элементов семенного канатика. К применению пахового и предбрюшинного доступов должны быть четкие показания, что и позволит приблизиться к индивидуализации хирургического пособия больному с крипторхизмом. Алгоритм выбора доступа
Б) Мобилизация элементов семенного канатика He противопоставляя один этап операции другому, тем не менее надо подчеркнуть, что мобилизация элементов семенного канатика представляет собой не просто этап в ходе операции, а ключ к расшифровке всей идеи технического замысла, ключ к ее выполнению. На всех этапах, начиная с выбора доступа и завершая тем или иным способом орхиофиксацию, доминирует идея достижения максимально возможной длины элементов семенного канатика без их натяжения. При паховом доступе апоневроз наружной косой мышцы рассекается вдоль хода волокон книзу через поверхностное паховое кольцо с предосторожностью в отношении подвздошно-пахового нерва. Яичко с окружающим его брюшинно-паховым отростком вначале отделяется от проводникового тяжа и других соединигельнотканных тяжей, идущих, к лобку и верхней части мошонки, что позволяет высвободить яичко. Кремастерная мышца бережно отделяется от элементов семенного канатика до уровня глубокого пахового кольца. Когда выделен семенной канатик, брюшинно-паховый отросток (грыжевой мешок) идентифицируется по его передне-латеральному краю сразу дистальнее глубокого пахового кольца. Брюшинно-паховый отросток вскрывают, после гидравлической препарковки пересекают поперечно, брюшинную воронку мобилизуют до глубокого пахового кольца. При обработке брюшинно-пахового отростка удобнее пользоваться зажимами Бильрота, а не "москитами", как это рекомендуется. Последние, крепко захватывая ткани на ограниченном участке, проявляют тенденцию к разрывам хрупкого брюшинного листка. Яичко и элементы семенного канатика удерживаются в трех точках: зажимами по краям вскрытого брюшинно-пахового отростка и за яичко рукой ассистента. Коор (1977) удачно сравнивает это с растяжкой пожарной сети. По мере поперечного пересечения брюшинно-пахового отростка последовательно захватывают зажимами проксимальную часть воронки, соблюдая прием "растяжки пожарной сети". Пересечение тяжей кремастерной фасции, которыми спаяны элементы семенного канатика и брюшинно-паховый отросток, не представляет сложностей. При хрупкой, легко рвущейся стенке брюшинно-пахового отростка иногда пользуются следующим приемом. Захватывают в зажим не только рассекаемую часть стенки, но и переднюю стенку, усиливая таким образом прочность тканей за счет этой дополнительной прокладки. Надрывы брюшинно-пахового отростка наступают тогда, когда часть его над элементами семенного канатика по какой-либо причине взялась в складку. В этих условиях остаются узкие непересеченные участки, которые и служат причиной надрыва брюшинного листка. Когда замечен надрыв, тщательно проверяют, нет ли такой складки брюшинно-пахового отростка, и если есть, то пересекают ее, после чего удается легко восстановить непрерывность брюшинно-пахового отростка. Несоблюдение этой мелкой детали может стать причиной ненужных технических осложнений, препятствует выполнению мобилизации, так как не удается удлинить элементы семенного канатика. Отвернув брюшинную воронку кверху, стремятся обязательно мобилизовать элементы семенного канатика выше глубокого пахового кольца, пересекая идущие латерально or тестикулярных сосудов тяжи, представляющие нижний участок боковой семенной связки, описанной Prentiss (1955). Тяжи этой связки удерживают тестикупярные сосуды по ходу верхнего катета семенного хирургического треугольника. У больных более старшего возраста до закрытия брюшинно-пахового отростка вводят через него указательный палец, которым изнутри ощупывают дно пахового канала с целью определить его состояние, для исключения прямой грыжи. У младенцев же, как известно, обычно нет необходимости в пластическом восстановлении глубокого кольца. У всех больных проведенным в брюшную полость указательным пальцем выводят кпереди в поле зрения глубокое паховое кольцо, что помогает отделить шейку брюшинно-пахового отростка от связки Гессельбаха. У латеральной ножки глубокого пахового кольца проходит кремастерная артерия, вены и генитальная ветвь n. genitofemoialis. Предварительное лигирование кремастерных сосудов позволяет избежать глубоких паховых гематом. Мобилизация элементов семенного канатика в забрюшинном пространстве должна осуществляться под контролем зрения, а различные приемы слепой мобилизации по Gray (1930) малоэффективны и небезопасны. А.Г. Пугачев и А.М. Фельдман (1979), наоборот, положительно оценивают прием слепой забрюшинной мобилизации, утверждая, что с его помощью удается получить дополнительное удлинение на 1,5-2 см. Если это и так, то еще больше должна быть надежда на эффективность удлинения под визуальным контролем в условиях нетравматичного доступа. При паховом доступе удается мобилизация тес-тикулярных сосудов не выше 2-3 см над глубоким кольцом, что дает удлинение не более 0,2-0,3 см, но нельзя пренебрегать и этими миллиметрами. После завершения выделения брюшинной воронки последняя захватывается, по Коор (1977), изогнутым зажимом Бильрота, поворачивается на 180°, прошивается в точке перекрута швом Лоусон-Тэта неабсорбируемым материалом. Выполняют пластику пахового канала (детям до 3 лет послойно ушиваются ткани) до орхиофиксации. Если же поступить наоборот, то при пластике пахового канала или его ушивании манипуляции крючками могут незаметно для хирурга создавать эпизоды тракции за яичко кверху, что при уже произведенной орхиофиксации нежелательно. Мобилизация элементов семенного канатика в условиях предбрюшинного доступа имеет свои особенности. Для выделения брюшинно-пахового отростка не нужна специальная диссекция в паху, о чем пишут некоторые авторы (Георгиев Г.М., 1966). По задне-боковой поверхности брюшинно-пахового отростка располагаются тестикулярные сосуды. Рекомендуют разделить эти элементы и только после этого пересечь брюшинно-паховый отросток (Jirasex, 1970), однако намного проще вскрыть брюшинно-паховый отросток ближе к брюшинному мешку, извлечь яичко из брюшной полости, пересечь поперечно брюшинно-паховый отросток, мобилизовать и иссечь брюшинную воронку. Предбрюшинный доступ позволяет безо всяких усилий сделать в отношении брюшинно-пахового отростка то, что при паховом доступе представляется как высокая мобилизация брюшинной воронки, и иссечь ее полностью, ликвидируя тем самым малейшую анатомическую предпосылку к формированию грыжи. После этого приступают к мобилизации тестикулярных сосудов, при этом угол операционного действия не превышает 60-90°, тогда как при паховом доступе он доходит до 30". Предбрюшинный доступ дает возможность ликвидировать верхний катет семенного хирургического треугольника. Рассекают боковую семенную связку сечениями ножниц вдоль наружного края сосудистого пучка. Для отделения тестикулярных сосудов от задней стенки брюшины кверху Mengel a. Hecker (1983) рекомендуют поднимать брюшину ретрактором Лангенбека. При предбрюшинном доступе определяется такого же вида связка, фиксирующая семявыносящий проток, уходящий книзу за мочевой пузырь, ранее не описанная. Ее также пересекают. Восстанавливаем общую влагалищную оболочку по Nicoladoni (1895), исходя из данных об участии оболочек в процессе теплообмена (Михалаш В.Л., 1971; Domiini, 1957), а также взглядов на сосуды оболочек как своеобразное запасное кровеносное русло для самого органа (Куприянов В.В. и др., 1975). Воссоздание нормальных соотношений яичка и его оболочек важно дня отправления множества функций яичка, и в этом отношении надо обратить внимание не только на роль оболочек, но и самого яичка. Восстановленная общая влагалищная оболочка призвана обеспечить подвижность яичку, предупредить возможность адгезивного процесса с исходом в констрикцию. Акцентирование особой опасности описываемого процесса оправдывается тем, что за последние годы выяснилось, что белочная оболочка в действительности может значить больше, чем просто наружный остов, в первую очередь в связи с открытием феномена сокращений яичка. Выявлены сокращения не только капсулы, но и интактного целого яичка in vitro и in vito. Сокращения капсулы способствуют лимфатическому и венозному дренажу, вызывают ритмические изменения межуточного давления в яичке, независимо от АД. и дыхания. По завершении забрюшинной диссекции выводят яичко через нео-отверстие над лобковым бугорком через среднюю паховую ямку. Таким образом сокращается путь семенного канатика до мошонки, поскольку поверхностное паховое кольцо лежит прямо по фронту нового глубокого кольца. При выведении яичка через нео-отверстие следят, чтобы элементы семенного канатика не подверглись перекруту. После этого можно ушить изнутри любой имеющийся дефект задней стенки пахового канала. Послойно ушивают рану до подкожной клетчатки, апоневроз ушивают одиночными капроновыми швами узелками внутрь. Описанные пути мобилизации элементов семенного канатика направлены на достижение максимально возможной длины тестикулярных сосудов с тем, чтобы избежать их натяжения при перемещении яичка в мошонку. Пересечение боковой семенной связки лишь высвобождает семенные сосуды, делает их вместе с низводимым яичком доступными для дальнейших хирургических мероприятий, из которых наиболее выгодным представляется укорочение их пути следования в мошонку. Нетрудно заметить значительную вариабельность недостаточности длины тестикулярных сосудов, в зависимости от которой есть смысл строить план предстоящей операции. Чрезвычайными методами, признанными решить проблему абсолютной недостаточности длины тестикулярных сосудов, выступают операции "длинной петли протока", стадийного перемещения, микрохирургической аутотрансплантации. По этой причине упомянутые операции обозначаются как особые, специальные, признанные в конечном счете решить изначальную проблему обеспечения достаточности длины тестикулярных сосудов. Разберем эти операции. Операция “длинной петли протока” Надо признать, что встречаются больные, у которых самое педантичное и настойчивое выполнение мобилизации элементов семенного канатика, в том числе осуществляемое предбрюшинным доступом, не позволяет низвести яичко без натяжения тестикулярных сосудов, длина которых в этих случаях признается абсолютно недостаточной. Это необходимо знать каждому хирургу, приступающему к операции у больного с непальпируемым яичком и быть готовым ко встрече с указанной ситуацией. За последние годы интерес хирургов вызвала операция "длинной петли протока”, разработаная Fowler a. Stephens (1963). Современный вариант методики пересечения тестикулярных сосудов предполагает максимальное щажение коллатералей с тестикулярной артерией. Длинный проток и сопровождающие его сосуды выходят через наружное кольцо и могут простираться дальше к поверхностному паховому карману или в мошонку до того, как сделают петлю назад для соединения с яичком. Этот тип протока Fowler a. Stephens (1959) назвали "длинной петлей" и, по их мнению, он является наиболее подходящим для операции пересечения тестикулярных сосудов. Весь расчет при пересечении тестикулярной артерии строится на кровоснабжении за счет коллатералей от артерии семявыносящего протока. При этом надо иметь в виду, что средняя цифра кровотока в яичке на единицу веса в 3 раза больше, чем в покоящейся мышце, но ниже, чем в печени или коре почки (Setchel, 1969), а чувствительность спераматогенеза к ишемии сравнима с таковой коры головного мозга. Опыт показывает, что необходимо различать, когда операция “длинной петли протока” выполняется после высокой забрюшинной диссекции, убеждающей в тщетности низведения без натяжения тестикулярных сосудов, и наблюдениями, которые можно определить как преднамеренная операция "длинной петли протока". Прежде всего важно, чтобы решение об операции "длинной петли протока" принималось в ходе ревизии, а ие после диссекции элементов семенного каиатнка, как "поздно пришедшая в голову мысль". Императивом к принятию решения о преднамеренной операции "длинной петли протока" считают выявляемую при ревизии абсолютную недостаточность длины тестикулярных сосудов, когда неопущенное яичко удается лишь подтянуть в рану. Несколько раз, когда этот практически выявляемый ориентир игнорировался и приступали к мобилизации, включая пересечение связки Гессельбаха при паховом доступе, убеждались, что обычные методы получения достаточной длины тестикулярных сосудов в указанных ситуациях несостоятельны. При пробной попытке мобилизации элементов семенного канатика нарушается принцип максимального щажения коллатералей с тестикулярной артерией, после чего само пересечение тестикулярной артерии завершает разгром кровоснабжения неопущенного яичка. Полемичным остается вопрос, на каком уровне пересекать тестикулярную артерию над яичком: на 1,5 см (Георгиева М., 1977), 5 см (Woodard, Trulock, 1983). Здесь следует иметь в виду важность сохранения не только межартериальных коллатералей, но и венозных. В нижней части семенного канатика происходит анастомозирование между венами. Лигирование вен в гроздевидном сплетении ниже анастомозов значительно тяжелее нарушает циркуляцию в яичке.чем лигирование одной внутренней семенной (яичковой) вены высоко в забрюшинной области. Анализ показывает, что при операции "длинной петли протока" самое большее, чего удается добиться, это сохранение коллатералей от протоковой артерии. Кремастерная артерия неизбежно пересекается при выделении комплекса яичка и элементов семенного канатика при паховой ретенции, а при брюшном крипторхизме кремастера нет и, по-видимому, в ряде случаев нет и самой кремастерной артерии (Шишов И.Ф., 1937). Также повреждаются и коллатерали от артерии Гунтерова тяжа. Тем более строгими должны быть показания к выбору операции "длинной петли протока". Операция противопоказана: 1) в случаях короткости семявыносящего протока; 2) при явно гипопластичном виде неопущенного яичка, когда нет уверенности, что имеются сосудистые анастомозы; 3) при полной сепарации яичка с придатком. Стадийное перемещение Одной из альтернатив в выборе метода, когда не удается низведение яичка без натяжения тестикулярных сосудов, служит метод стадийного перемещения по Cabot a. Nesbit (1931). На первом этапе, иногда называемом как подкожная экстрериорнзация неопущенного яичка (Zer а. oth., 1975), в зависимости от длины тестикулярных сосудов яичко фиксируется к лобку, паховой связке или верхней части мошонки. Неизменным остается требование, чтобы при этом не было никакой тракции за яичко во избежание его атрофии. На следующем этапе предпринимается попытка переместить яичко из его промежуточного пункта пребывания до дна мошонки. В литературе обсуждается вопрос минимально допустимом интервале времени между двумя стадиями. На этот счет имеются различные рекомендации: 6 месяцев или 1 год. Однако опыт показывает (Ерохин А. П.), что достаточно выждать 1 год после первой стадии, но не менее, чтобы получить длину тестикулярных сосудов, приемлемую для низведения яичка в мошонку. Вполне уместны вопросы, что означает указанный минимальный интервал между стадиями, что происходит в это время с тестикулярными сосудами и др. Конечно, тракция при этом есть и именно под ее воздействием удлиняются сосуды. Вместо того, чтобы одномоментно насильно оттянуть яичко в мошонку, хирург при стадийном перемещении расчленяет этот процесс, а, значит, и тяга за яичко всякий раз меньше, и при этом вся надежда, что при такой уменьшенной, но пролонгированной тяге резкой атрофии не произойдет. В то же время формообразовательный процесс удлинения тестикулярных сосудов не есть что-то исключительное, доказательством чему служит известная ситуация, когда при гигантских мошоночных грыжах семенной канатик настолько удлинен, что может достигать колен больного. Микрохирургическая аутотрансплантация Сколь бы ни были остроумными технические уловки компенсировать за счет коллатералей прекращение кровотока в тестикулярных сосудах, как это имеет место в операции "длинной петли протока", или же добиться удлинения тестикулярных сосудов стадийным перемещением, исход этих операций, которые есть основания отнести к разряду операций отчаяния, непредсказуем, но угроза атрофии вполне реальна. Данные литературы, показывают, что имеется примерно 5 % брюшных яичек, где абсолютная недостаточность длины тестикулярных сосудов не может быть преодолена обычными способами. В эти ситуациях крипторхэктомия остается последним средством, а вышеприведенные методы (операция "длинной петли протока", стадийное Перемещение), как считают Giuliant a. oth. (1984), означают только позже сделать то, что другой сделает в первый раз, имея в виду орхиэктомию. Разработанный в последние два десятилетия метод микрососудистого анастомоза впервые дал надежное средство поддержания артериального снабжения при абсолютной недостаточности длины тестикулярных сосудов. Приоритет идеи операции в общем виде как "переключения кровоснабжения" желез с внутренней секрецией высказал проф. И.А. Голяницкий еще на 19-м съезде Российских хирургов (1927). В 1976 г. Silber a. Kelly из Мельбурна (Австралия) сообщили об успешной аутотрансплантации яичка из брюшной полости в мошонку у 9-летнего мальчика с синдромом prune belly. Семенная артерия была соединена посредством микрохирургического анастомоза с нижней надчревной артерией, а семенная вена - с ветвью большой подкожной вены. Техники операции. После обнаружения яичка паховым или предбрюшинным доступом производят забрюшинную диссекцию семенных сосудов до уровня нижнего полюса почки. Выделение семенных сосудов как можно выше необходимо по следующим причинам: 1) чем выше пересечены сосуды, тем шире их просвет; 2) семенные сосуды могут быть рассыпного типа, и чем выше они прослежены, тем больше вероятность получить для анастомозов основные стволы, а не ветви; 3) чем ближе к яичку, тем более обширно гроздевидное сплетение и, поскольку тестикулярная артерии всегда покрыта венами этого сплетения, то возникают трудности в изолировании его вблизи яичка; 4) чем длиннее будет сосудистая ножка перемещаемого яичка, тем больше возможность после переключения кровоснабжения поместить яичко в мошонку без натяжения. До пересечения сосудистой ножки метят тестикулярную артерию и вены лигатурами разной длины, а раздельное пересечение производят непосредственно перед формированием сосудистых анастомозов. До этого выделяют и мобилизуют нижние надчревные сосуды в их паховом отрезке, что в дальнейшем окажется полезным. Нижние надчревные сосуды располагаются на 0,1-1,5 см медиальное связки Гессельбаха, и они хорошо видны после выпячивания в рану задней стенки пахового канала пальцем, введенного через глубокое паховое кольцо. Паравазально рассекается поперечная фасция, и сосуды берутся на резиновую держалку. Производят параректальный разрез ниже пупка длиной 7-8 см, но он не соединяется с паховым разрезом. После пересечения 5-8 боковых веточек удается мобилизовать нижние надчревные сосуды и перевести в паховую рану с помощью ранее наложенной держалки. Пересекают семенные сосуды. Первым начинают формирование венозного анастомоза с тем, чтобы после завершения артериального анастомоза можно было сразу восстановить кровоциркуляцию в яичке. При постоянном орошении сосудистых концов под увеличением х25 крат одиночными швами черного моиофиламентного полиамнда 9/0 - 10/0 4-6 стежками формируют венозный анастомоз "конец-в-конец". После этого приступают к созданию артериального анастомоза, при этом диаметр тестикулярной артерии не превышает 0,8-1 мм, а диаметр нижней надчревной артерии - 1,2-1,4 мм. Надсекая продольно тестикулярную артерию для увеличения ее периметра, накладывают анастомоз "конец-в-конец", хотя имеются, по-видимому, обоснованные рекомендации анастомозировать "конец-в-бок" или же "конец-в-конец" тестикулярной артерии с одной из боковых ветвей надчревной артерии подходящего калибра (O' Briea a. oth., 1982). После завершения артериального анастомоза сразу включают кровоток. О реваскуляризации судим по характеру кровотечения из места биопсии яичка, из концов оставшихся нелигированными вен гроздевидного сплетения, по характеру пульсации тестикулярной артерии. Время тепловой ишемии составляет обычно 60±10 мин. Длительность операции - в среднем до 4 часов. По Upton a. oth. (1983), тестикулярная аутотранспланатация относится к числу самых трудных микрохирургических операций из-за малого калибра сшиваемых сосудов. Тем более строгими должны быть показания к этой неординарной операции. Низведение в мошонку с микрососудистым анастомозом показано в случаях единственного и двусторонних высоко ретенированных яичек. В) Создание ложа яичку Следующим обязательным шагом операции является подготовка в мошонке места для яичка. Общепринят метод насильственного растяжения мошонки пальцами, тумфером или корнцангом. Ерохин А. П. предлогает прием Vermooten в несколько упрощенном варианте. Указательным пальцем инвагинируют мошонку так, чтобы ее дно было видно в паховой ране. Скальпелем пересекают по пальцу все мягкие ткани мошонки до кожи. Для этого удобно, как это предложили Emond a. Houle (1985), на инвагинирующий палец одевать наперсток. После этого тугим препаровочным тупфером смещают все ткани в стороны, по-прежнему используя инвагинирующий указательный палец, а особенности поверхности наперстка способствуют удержанию кожи мошонки от скольжения. Показателем правильности и достаточности подготовки ложа для яичка служит отделение тканей до волосяных фолликул, заметных у подростков и юношей как темные точки на розовом фоне кожи. У детей таких ориентиров нет, и в этом случае ничто не может заменить тактильную чувствительность пальца хирурга, естественно, без наперстка. Г) Орхиофиксация Орхиофиксация представляет собой интегральную часть операции низведения яичка в мошонку. Обилие методов и модификаций свидетельствует об их несовершенстве, в ряде случаев патогенетической необоснованности, выраженном эмпиризме в применении. Не случайно, что многие из этих методов расцениваются как варварски. Представленные ниже методы орхиофиксации наиболее распространены в хирургической практике. Методы временной орхиофиксации Метод Микстера Фиксация низведенного яичка в мошонку прошивной лигатурой к коже ипсилатерального бедра четко описана у Mixter(1924). Важным моментом для этого и многих других способов орхиофиксации является такая деталь операции, как техника проведения фиксирующей (“якорной”) лигатуры. Фиксирующую лигатуру проводят в области перехода белочной оболочки в собственную оболочку яичка у нижнего полюса. Выбор дистальной точки фиксации определяется предварительной “примеркой”, исходя из такого положения яичка, при котором нет тяги за тестикулярные сосуды. Метод Китля Техническое выполнение операции временной орхиопексии с созданием кожной мошоночно-бедренной манжетки (анастомоз) осуществляется в определенной последовательности. После создания ложа для яичка на дне мошонки делают разрез длиной 2-2,5 см. Уровень разреза на бедре ставят в зависимость от степени удавшейся мобилизации элементов семенного канатика, что тоже делается с помощью примерки. На заднюю губу анастомоза накладывают швы из рассасывающего материала, после чего якорным швом фиксируют яичко и ушивают переднюю губу анастомоза. На уголки анастомоза накладывают швы по Тоrek. Разъединение анастомоза производится через 6-8 нед. Метод Фоулера Одним из шагов по пути отказа от способов ригидной орхиофиксации к бедру было применение метода Fowler (1972). Техника его выполнения состоит в том, что лигатура, ранее наложенная в избранной точке, проводится через нижнюю часть мошонки, после чего прошивается промежностный шов позади мошонки так, чтобы при последующем завязывании шва не было тракции за тестикулярные сосуды. Указанием на имеющуюся тракцию служит натяжение промежностного шва. При фиксации по Фоулеру яичко почти всегда несколько оттягивается к задней поверхности мошонки, не давая характерного выпячивания ее контуров. Якорный шов снимается на 6-е сут. Метод Бивена Фиксация низведенного в мошонку яичка производится прошивной лигатурой, оба конца которой выведены через мошонку и завязаны на трубке. Трубку и нить удаляют на 7-е сутки после операции. Методы постоянной орхиофиксации Метод Петривальского-Шемакера Метод предложенный более полустолетия назад обрел много сторонников у нас в стране. Выполняется он так. После завершения мобилизации элементов семенного канатика указательный палец проводится через пахово-мошоночный туннель до дна мошонки, которая с помощью первого пальца этой же руки подтягивается в рану. Вблизи дна мошонки вводят раствор новокаина для гидравлической препаровки мясистой оболочки от кожи (подкожного жира в мошонке нет). Здесь же над пальцем делают поперечный разрез кожи соответственно поперечному (короткому) диаметру яичка, обычно 2-2,5 см. Тупой диссекцией, используя изогнутый зажим Бильрота или ножницы, формируют ложе для яичка между кожей мошонки и мясистой оболочкой. Образовавшийся карман имеет колоколообразную форму, причем его величина должна быть достаточной для свободной аккомодации яичка. Мясистая оболочка захватывается двумя зажимами, между которыми рассекается. Теперь изогнутый зажим проводится через мошонку в паховую рану, захватывает концы лигатуры, прошитой через оболочки, и яичко выводится в мошоночную рану. С обеих сторон на разрез мясистой оболочки еще до выведения яичка в мошонку накладывают капроновые швы таким образом, чтобы оставляемое отверстие не позволило яичку выскользнуть кверху, но не было настолько узким, чтобы стать причиной гемоциркуляторных расстройств в яичке. Лигатурами, наложенными на мясистую оболочку, не прошивают яичко или его оболочки (Ерохин А. П.), как это делают другие авторы. Этот метод также часто сочетается с другими способами орхиофикспции (Фоулер, Бивен). Якорный шов при дополнительной фиксации как по Фоулеру, так и по Бивену-Бенсону-Лотфи сниммается на 6-7-е сутки после операции. Метод Омбредания Метод основан на фиксации яичка к перегородке мошонки. Продолжительность выполнения операции низведения по Омбреданну занимает 40 минут, что не отличается по времени и усилиям от производства операции по другим методам постоянной орхиофиксации.
Некоторые способы постоянной внугримошоночной орхиофиксации (схема 1): 1 - Petriwalasky (1932), Schoemaker (1931) 2 - Ombiedaime (1910) 3 - Welch (1972) 4 - Perrone, Signorelli (1963) Орхиосептопексия Рассматривая возможные варианты использования перегородки мошонки, можно без особых натяжек заметить логическую последовательность от способа Ombredanne (1910) транссепгального перемещения неопущенного яичка за перегородку мошонки к способу Welch (1972) "оконной септопексии" - фиксации низведенного яичка в самой перегородке мошонки (схема 1 - 3) и затем к фиксации в ипсилатеральной половине мошонки к перегородке (схема 1 - 4). Способ, названный орхиосептопексией, предельно прост для технического выполнения. Указательным пальцем, введенным со стороны дна мошонки, выпячивают перегородку мошонки в паховую рану, проводят и завязывают лигатуру. Убирая палец, перемещают яичко вместе с мошонкой в ортотопическое положение . Достоинством способа является отсутствие манипуляций на перегородке, кроме фиксации одним швом из нерассасывающегося материала. Тем самым учтено предостережение об опасности циркулягорной недостаточности при наложении многих фиксирующих швов. Хорошо зарекомендовал себя такой метод орхиофиксации, как орхиосептоадгезия. Суть метода заключается в том, что спомощью тканевого клея МК-7 производят приклеивание общей влагалищной оболочки яичка к перегородке мошонки. При освещении оперативного вмешательства при крипторхизме следует затронуть некоторые особенности лечения других разновидностей этого заболевания. Так двустороний крипторхизм рекомендуется оперировать раздельно и делать перерыв между операциями с одной и другой стороны не менее чем в 6-8 месяцев. Это связано с тем, что хирург не застрахован от случайных осложнений, связанных с операцией, и неудачный исход операции и атрофия обоих яичек равносильно кастрации. Имеет значение и продолжительность опарации, которая часто проводиться под местной анастезией и тяжело переноситься мобильной психикой больного. Многие хирурги и урологи весьма сдержанно относятся к оперативному лечению и двусторонней абдоминальной ретенции. Так как многие высказывают мысль, что всякое яичко расположенное в брюшной полости является неполноценным. Однака в пользу хирургического лечения двустороннего абдоминального крипторхизма говорят и убедительные статистические данные. При нелеченном двустороннем крипторхизме примерно в 10% случаев сохраняется сперматогенез. При своевременной удачной операции эта цифра достигает 70-80%. Орхиофуникулез Крайней позицией в стремлении исключить малейшую возможность тракции за элементы семенного канатика выступает отказ от орхиофиксации. Сторонник этой точки зрения Williams (1973) считает, что подчеркивание фиксации яичка отвлекает внимание от адекватной диссекции и мобилизации элементов канатика в области внутреннего пахового кольца и выше. Сторонники отказа от фиксации считают это возможным после успешного выполнения самым тщательным образом этапа мобилизации. Такую операцию Beltrame (1954), Laughlin (1957) называли орхиофуниколизом, 'Williams (1973) -. орхиолизом, van Essen (1971) - орхиохалазией. Истоки идеи уходят вглубь истории хирургии крипторхизма. Bevan (1903), дав подробное описание техники мобилизации элементов семенного канатика, не рекомендовал какую бы то ни было фиксацию для удержания яичка в мошонке, но позднее включил в свою методику кисетный шов вокруг шейки мошонки, призванный в определенной мере застопорить ретракцию яичка. Выбор показаний к методике орхиофуниколиза - это, по преимуществу, преодоление хирургом психологического барьера. Фиксация яичка к перегородке мошонки швом или клеем настолько проста, безопасна, быстро выполнима, что представляется тем компромиссом, который может вполне устроить как сторонников, так и противников принципа орхиофиксации. 4. Крипторхэктомия В хирургии крипторхизма альтернативой операции низведения яичка в мошюнку выступает первичная крипторхэктомия. Хирурги относительно редко прибегают к такому решению, если только нет тотальной атрофии, стремясь при малейшей возможности сохранить источник даже остаточной инкреторной функции. Считают, что у мальчиков до возраста половозрелости крипторхэктомия показана: 1) при гипоплазии, атрофии неопущенного яичка; 2) При недостаточности длины семявыносящего протока, что препятствует низведению яичка; 3) при коротких элементах семенного канатика с нарушенным урогентиальным соединением. У больных других возрастных групп показания к первичной крипторхэктомии следующие: 1) односторонний крипторхизм у больных старше 20 лет; 2) подозрение на малигнизацию. Следует не забывать, что о возможности орхиэктомии родители мальчика должны быть информированы до или даже во время операции. В техническом отношении крипторхэктомия не представляет особенностей, за исключением случаев, подозрительных на малигнизацию. В этих условиях применяют паховую эксплорацию или же лапаротомию при брюшной опухоли, мобилизацию семенного канатика не ниже уровня внутреннего пахового кольца с изоляцией семенных сосудов от остальной части канатика, окклюзию сосудистой ножки мягким зажимом на уровне внутреннего кольца, выведение яичка из мошонки с рассечением общей влагалищной оболочки для эксплорации яичка. Яичко удаляется после высокого пересечения семенного канатика. 5.Послеоперационный период Ведение послеоперационного периода в хирургии крипторхизма имеет некоторые особенности, а возможная общая тяжесть его закладывается в значительной мере в ходе самой операции. При всех методах временной орхиофиксации за бедро (нитью, кожной манжеткой и пр.) с целью профилактики возможной тяги за тестикупярные сосуды, а также обеспечения послеоперационного комфорта нижнюю конечность больного на оперированной стороне укладывают на шине Бёлера или же подкладывают в подколенные области толстый валик. Полусогнутое положение нижних конечностей сохраняется 3-4 суток, хотя больному разрешаеться ходить со 2-го. послеоперационного дня. Первую перевязку делают на следующий после операции день. Кожную манжетку ежедневно обрабатывают раствором бриллиантового зеленого. На период до второго этапа операции Китли больных и их родителей обучают навыкам гигиенического ухода за кожной манжеткой, в особенности области туннеля между мошонкой и бедром. При способах временной орхиофиксации Микстера, Фоулера, Бивена часто отмечается мокнутие в месте выхода ниш из мошонки и у места фиксации к коже бедра. В этих случаях 2-3 раза в день наносят на нити у мест мокнутия по нескольку капель винного спирта, что значительно улучшает состояние кожи. Фиксирующий шов удаляют иа 6-е с., а швы паховой раны на 5-6-е с. и тогда же выписывают больного домой. Послеоперационное ведение больных после применения методов постоянной орхиофиксации имеет свои особенности. После орихосептопексии, орхиосептоадгезии больной держит ноги в постели полусогнутыми, а бедра разделенны подушкой или валиком, чтобы предотвратить их аддукцию в ближайшем послеоперационном периоде. Первые 4 дня больного содержат без трусов, хотя ходить разрешают на следующий день. В дальнейшем всем больным, оперированным по поводу неопущенного яичка, не рекомендуют носить тесные трусы, джинсы, "плавки" и т.п. в любое время года, а зимой, как это рекомендует Abzelius (1979), советуют пользоваться кальсонами на 1-2 размера больше , вырезая участок в области промежности. В послеоперационном периоде, кроме рутинной медикаментозной терапии, на основании экспериментальных работ (Райцина С.С. и др., 1974; Neufeld a. oth ., 1972) по профилактике посттравматической атрофии семенника угнетением медиаторов воспаления - простагландинов - больным назначают ацетилсалициловую кислоту в дозе 50 мг/кг в течение 7 дней. Среди послеоперационных осложнений встречаются такие, как: 1)нагноение паховой раны; 2) нагноение уголков кожной манжетки; 3) острый некроз яичка Летальность при оперативном лечении крипторхизма сообщается исключительно редко. Ближайшие и отдаленные результаты хирургического лечения крипторхизма Большинство клиницистов при оценке отдаленных результатов основывается на состоянии низведенного яичка: его величине и консистенции. Одновременно с этим учитывают подвижность и положение яичка: у дна мошонки, у основания или вне ее. Важным тестом является состояние половой функции. Однако судить о состоянии половой функции можно только после наступления полового созревания, да и то при наличии двусторонней аномалии. Согласно литературным данным, наличие одного нормально расположенного в мошонке яичка оказывается достаточным как для формирования вторичных половых признаков, так и для обеспечения нормального сперматогенеза. Проводя оценку результатов оперативного лечения пользуются следующей схемой. Результаты оцениваем как отличные, если низведенное яичко увеличивается до размеров здорового или же отмечается заметная тенденция к увеличению его размеров. Одновременно с этим яичко должно соответствовать здоровому по своей консистенции и свободно располагаться в средней или нижней трети мошонки, т. е. быть достаточно подвижным. К хорошим результатам относят те случаи, когда не отмечается тенденции к увеличению размеров низведенного яичка, но оно свободно расположено в средней или нижней трети мошонки. Однако размеры и консистенция низведенного яичка не должны быть меньше, чем они были до oперации. Только в этом случае можно быть уверенным, что операция технически была выполнена правильно. Если яичко увеличилось в размерах, но расположено высоко в мошонке, результат операции расценивается как удовлетворительный. Результаты определяются как плохие в случае некроза яичка или его атрофии. Подобным же образом следует рассматривать и ретракцию яичка при расположении его вне мошонки независимо от наличия жалоб и состояния яичка. Всякое заметное уменьшение размеров яичка и его консистенции не может расцениваться иначе как неудовлетворительный результат. Нужно сказать, что чем больше развивается хирургия, тем больший процент отличного результата. В настоящее время результаты операций распределяются следующим образом: хорошо>=отлично>удовлетворительно>неудовлетворительно. Место гормонотерапии в хирургическом лечении крипторхизма Определяя место гормонотерапии в хирургическом лечении крипторхизма, следует учесть, что проблема эта рассматривается с различных позиций представивителями разных специальностей — педиатрами, эндокринологами, урологами, хирургами, под наблюдением которых ходятся эти больные. О показаниях к лечению крипторхизма гормонами мнения в литературе весьма разнообразны. Многие хирурги и урологи ставят показания к операции лишь при неуспехе 2 и 3 курсов лечения хориогонадотропином. Другие, не скрывая своего скепсиса в отношении лечения гормонами, все же отдают должное этому методу в комплексе средств, применяемых при хирургическом лечении крипторхизма, в частности в интервалах между двумя этапами операции. Однако они не являются сторонниками гормональной терапии как самодовлеющего метода в лечении крипторхизма. Следует строго различать показания к применению того или иного вида гормонотерапии. К лечению гонадотропными гормонами можно приступать лишь при отчетливых показаниях в общем плане лечения. Хориогонадотропин эффективен при всех случаях гормонально обусловленных высоких ретенциях яичек, при выраженном гормональном фоне заболевания, при неполном опускании или при псевдоретенции (ложном крипторхизме) в препубертатном возрасте как стимулирующий фактор, при крипторхизме как симптоме полигландулярной дискорреляции. Применение гормона при первичном (гипергонадотропном) гипогонадизме до пубертатного периода бесцельно, ибо в этих случаях никакая гормонотерапия не приведет к нормальному развитию или опусканию гипоплазированных яичек. Не показаны попытки к гормональному лечению, когда отчетливо имеются анатомомеханические препятствия, сопутствующая грыжа. Вряд ли целесообразно прибегать к лечению гормонами при одностороннем крипторхизме, когда второе яичко хорошо развито и нормально расположено, и, следовательно, аномалия не обусловлена отсутствием гормона, или при паховой одно- или двусторонней надапоневротической эктопии. Bergstrand и Quist (1960) и многие другие рекомендуют проводить курсы хориогонадотропина не только в порядке премедикации, но и в послеоперационном периоде. Perrone и Signorelli (1963) считают такую методику целесообразной лишь при оперировании в раннем детском возрасте. При назначении хориогонадотропина следует учитывать возраст больных. Исходя из того обстоятельства, что после 5 лет самостоятельное завершение опускания бывает реже и что сперматогенез начинается со вступлением в период полового созревания, хирурги и урологи считают наиболее благоприятным для гормонотерапии возраст от 6 до 10 лет. Практически гонадотропин в небольших дозах можно в отдельных случаях назначать и в раннем пубертатном периоде (10—13 лет), поскольку не всегда можно исключить некоторую степень гормональной недостаточности передней доли гипофиза, а экзогенный хориогонадотропин, также, по-видимому, стимулирует развитие яичек. Что касается количества гормона, дозировок при его значении, то большинство авторов считает оптимальным и безопасным назначать на курс в среднем от 6000 до 10000 ME. Если лечение не дает видимого эффекта, то повторные курсы не улучшают результатов. В трудных случаях, при неудачном исходе операции, весьма высоком стоянии яичек Fanconi и Grob применяютт более высокие дозы гормона: общая доза достигает 10000—20000 ME, которые разделяют на инъекции по 3000 ME каждые 5 дней или по 5000 ME каждые 10 дней. Такой способ введения препарата менее утомителен для больного и родителей. Й. Мольнар (1962) сообщил в печати методику гормональной терапии двусторонней высокой ретенции яичек, принятую в Будапештской урологической клинике. Больные в возрасте от 6 до 10 лет получают постепенно возрастающие дозы гонадотропина. Инъекции делают с перерывами, а количество курсов зависит от эффективности лечения. С 10-летнего возраста и до наступления половой зрелости вместе с гонадотропином назначают сначала небольшие (10 мг в неделю), а потом возрастающие (до 50 мг в неделю) дозы тестостерона. Автор подчеркивает необходимость строгого контроля и большой осторожности при проведении курса лечения гормонами; при неудаче он рекомендует прибегнуть к оперативному лечению. Весьма осторожно следует относиться к назначению тестостерона, особенно в препубертатном периоде. Длительное применение препарата может оказать отрицательное влияние на яички. B литературе имеются сведения о применении при лечении некоторых форм крипторхизма и других гормонов: кортизона, преднизолона, адренокортикотропного гормона (А. П. Фрумкин, 1963). Zanini и Marconi (1960) рекомендуют вместе с гормонами назначать витамины А и Е. При сочетании крипторхизма с гипотиреоидозом целесообразно давать дополнительно небольшие дозы тиреоидина. Следует кратко сказать о возможных ошибках при лечении гормонами. Недопустимо длительное применение гормонов, особенно у детей и юношей. При неэффективности лечения обычными дозами гонадотропина в принятые короткие сроки и умеренными дозами, вряд ли можно ожидать успеха от больших доз или длительго курса лечения. При интенсивной гормонотерапии может наступить преждевременное половое созревание. Большие дозы гонадотропина при односторонней высокой ретенции могут оказать отрицательное действие и на задержанное и нормально расположенное и хорошо развитое яичко. Гормональная терапия имеет свои показания в комплексном лечении крипторхизма, а как самостоятельный метод показана в тех случаях, когда имеет место явный фон гормональной дискорреляции, при гормонально обусловленных высоких ретенциях яичек (вторичный гипогонадотропный гипогонадизм). Можно с большой долей вероятности предположить, чго эффект гормональной терапии в раннем детском возрасте относится в большинстве случаев к псевдоретенциям (в концепции Gohrbandt) или запоздалому опусканию, часто самостоятельно, завершающемуся к пубертатному периоду. Заключение За последние годы много нового и неожиданного внесено в учение о крипторхизме и клиническую практику. Становится все более очевидным, что решение этой проблемы требует коллективных усилий специалистов различного профиля, включая генетиков, морфологов, иммунологов, эндокринологов, хирургов и др. Практический врач окажется на уровне современных требований, если будет не только четко ориентироваться в принятых схемах диагностики и лечения больных с неопущенными яичками, но и быть в курсе современных теоретических исканий в области крипторхизма, включая противоречащие друг другу точки зрения, неясности и затруднения.
Список использованной литературы
Поделитесь этой записью или добавьте в закладки |
Полезные публикации |
 Главная
Главная